イビキのはなし
イビキのはなし
いびきの音を何とかしてほしい方
ごく軽度の単純性いびき症(睡眠時無呼吸を伴わず、いびきの「音」のみが問題となる状態)に対し、音の発生源である組織の振動を物理的に抑制・減弱させることを目的とした手術的アプローチはあります。 ただし、これらの手術は「組織を人工的に硬くする」ことで振動を抑え込む物理的アプローチであるため、長期的な有効性の低下(再発)という論理的限界を含んでいます。以下に代表的な手法を侵襲性(体へのダメージ)が低い順に列挙します。
1. 軟口蓋インプラント(ピラー・インプラント等)
組織を切除したり焼いたりせず、物理的な「支柱」を入れて振動を抑え込む手法です。
- メカニズム: 軟口蓋(上あごの奥の柔らかい部分)の筋肉層の中に、長さ2cm弱の細い医療用ポリエステル製の糸の束(インプラント)を通常3本程度埋め込みます。テントの支柱のように軟口蓋に芯を通すことで、呼吸時の空気抵抗による組織のばたつき(振動=いびき音)を物理的に抑え込むという理屈です。
- 評価と限界: 局所麻酔で短時間で完了し、組織の欠損を伴わないため体への負担は極めて少ないです。しかし、患者によっては長期間の異物感(のどに何かある感覚)を訴えるケースや、時間経過とともに埋め込んだインプラントが粘膜を突き破って露出・脱落する物理的リスクが存在します。
2. 高周波温熱療法(ラジオ波凝固治療:RFVTR / コバレーション等)
レーザーのように表面を焼き切るのではなく、粘膜の「内部」に熱を加えて硬く縮ませる手法です。
- メカニズム: 軟口蓋や口蓋垂(のどちんこ)の粘膜下に特殊な電極の針を刺し、高周波(ラジオ波)を流して内部組織に局所的な熱変性(やけど)を起こします。組織がそのダメージを修復する過程で、内部に瘢痕(はんこん:硬い傷跡の組織)が形成され、軟口蓋全体の体積が縮小し、かつ硬くなることで振動を防ぎます。
- 評価と限界: 表面の粘膜を温存するため、レーザー手術(LAUP)に比べて術後の激しい痛みや合併症(鼻への水分逆流など)のリスクは低いです。最大の欠点は「組織の再弛緩(再びゆるむこと)」です。術後1〜3年が経過すると、硬くなった組織が再び伸びて軟らかくなり、いびき音が再発する確率が統計的に高いことです。
3. 前口蓋形成術(APP)の限定的適用
筋肉そのものには手を加えず、表面の粘膜だけを処理してピンと張らせる手法です。
- メカニズム: 軟口蓋の粘膜の一部(表面のみ)を帯状、あるいは長方形に切除し、残った粘膜同士を縫い合わせます。これにより、軟口蓋全体が前上方へ引っ張られる力(張力)が発生し、トランポリンの膜をピンと張った状態のようにすることで、振動を抑え込むという仕組みです。
- 評価と限界: 筋肉を切らないため嚥下(飲み込み)機能への悪影響は少ないですが、得られる張力には限界があり、音の軽減効果は上記の手法と比較して少ないです。
- 【論理的留意点】 これらの「音を消すための手術」を適用する絶対条件は、いびき音の発生源が「軟口蓋の振動」のみに限定されていることです。もし患者さんのいびき音が、舌根(舌の根元)の落ち込みや、鼻腔狭窄(鼻づまり)に起因する流体力学的な乱気流によるものであれば、軟口蓋をいくら硬くしても音響学的な改善は全く得られません。 そのために必要なのがいびきの音がどこから出ているのかを特定する検査です。
薬物誘発睡眠内視鏡検査(DISE)の論理的有用性
DISE(Drug-Induced Sleep Endoscopy)は、睡眠導入剤(薬)を用いて患者さんを人工的に眠らせた状態で、鼻から非常に細い内視鏡(カメラ)を挿入し、気道の状態を直接観察する検査です。
- 動的評価の絶対的必要性: 通常のCTやMRI、あるいは覚醒時(起きている時)の診察では、筋肉が緊張しているため、睡眠時の「筋肉が脱力して気道が塞がる状態」を正確に再現できません。DISEは、実際にいびきや無呼吸が発生している瞬間の気道の潰れ方(虚脱)を、リアルタイムかつ3次元的に評価できる唯一の手段です。
- 閉塞部位のピンポイント特定: いびきの音源や気道の閉塞箇所が、軟口蓋(のどちんこ周辺)、口蓋扁桃(のどの両脇)、舌根(舌の根元)、喉頭蓋(のどぼとけの奥のフタ)のどこであるかを正確に特定できます。
- 閉塞パターンの解析: 気道が前後方向に潰れるのか、左右から潰れるのか、あるいは全周性に縮小するのかを流体力学的に確認します。
- 外科的介入の最適化(無駄な手術の回避): DISEの所見に基づき、手術が有効な部位のみを標的とすることが可能となります。例えば「舌根の落ち込み」が主原因である患者に対し、音を消す目的で「軟口蓋の手術」を行っても無意味であるという、力学的エラーを未然に防ぐことができるのです。
関東圏におけるDISE実施および睡眠外科の中心的な病院
鎮静薬を使用しながら気道を評価するため、麻酔科医と耳鼻咽喉科医の連携体制が整った大学病院や総合病院の睡眠センターが主体となります。北関東エリアからの新幹線等での交通アクセスも考慮した場合、以下の施設が臨床実績・研究拠点として代表的のようです。
- 東京慈恵会医科大学附属病院(東京都港区): 国内最大の耳鼻咽喉科組織を持ち、睡眠外科手術の症例数が日本トップクラスです。DISEを術前評価としてルーチン(標準的)に組み込んでおり、最新のESP(咽頭側索拡大形成術)などの適応を厳密に判断しています。
- 東京科学大学病院(旧・東京医科歯科大学)(東京都文京区): 快眠歯科(口腔機能)や耳鼻咽喉科が連携し、上気道の力学的解析に長けています。学術的な研究拠点でもあり、DISEを用いた気道閉塞のメカニズム解明と最適な術式の選択において国内を牽引しています。
- 獨協医科大学病院(栃木県下都賀郡)/ 獨協医科大学埼玉医療センター(埼玉県越谷市): 睡眠医療センターを併設し、北関東・埼玉エリアにおける睡眠外科の拠点です。DISEを活用した正確な診断と、体への負担が少ない最新の外科的アプローチを積極的に実践しています。
いびき・無呼吸の最近の積極的な手術の改良
過去10年間における従来型の口蓋垂軟口蓋咽頭形成術(UPPP)の構造的問題点、その解決策として発達した改良型術式、および日本国内で同分野を牽引する中心的な大学機関について論理的に解説します。
1. 過去10年における従来型UPPPの問題点
1980年代に普及した従来型UPPPは、口蓋垂(のどちんこ)や軟口蓋(上あごの奥の柔らかい部分)、口蓋扁桃の粘膜を「切除・縫合」する物理的アプローチですが、近年以下の力学的・機能的限界が強く指摘されています。
- 長期有効率の低迷と再発: 術直後は気道が広がっても、数年経過すると組織が下垂し、睡眠時無呼吸が再悪化するケースが多発しています(長期的な有効率は約40〜50%で頭打ちとされます)。
- 「側方閉塞」への無力さ: 従来術式は前後の気道スペースを広げることには寄与しますが、気道が左右から潰れる力(咽頭側索の陥凹)に対しては効果が乏しいという流体力学的な弱点があります。
- 不可逆的な合併症(術後後遺症): 粘膜を過剰に切除するため、鼻咽腔閉鎖不全(飲食物が鼻へ逆流する、声が鼻に抜ける開鼻声になる)や、難治性の咽頭異物感・乾燥感が永続するリスクが問題視されてきました。
- 瘢痕狭窄(はんこんきょうさく): メスを入れた傷跡が引きつれて硬くなり、結果として逆に気道を狭くしてしまう現象が起き得ます。
2. 近年の術式の修正・改良(パラダイムシフト)
上記の問題を解決するため、現在の睡眠外科(Sleep Surgery)領域では、組織の「切除(Amputation)」から、筋肉の配置を変えて気道のテンションを保つ「再構築(Reconstruction)」へと術式が大きくシフトしています。
- 咽頭側索拡大形成術(ESP: Expansion Sphincter Pharyngoplasty): 現在の世界的トレンドであり、最も重要な改良術式です。口蓋垂を温存し、のどの奥の筋肉(口蓋咽頭筋)の一部を切り離して、前方および外側へ引き上げて縫い付けます。これにより、従来型では不可能だった「側方の気道拡大」を強力に行い、筋肉の引っ張る力で睡眠中の気道の潰れ(虚脱)を防ぎます。術後の痛みや違和感も従来型より軽減されます。
- 側索形成術(Lateral Pharyngoplasty): ESPと同様の概念で、側方の筋肉群の再配置を行い、粘膜を極力残すことで術後の違和感を減らしつつ有効率を高める手法です。
- 前口蓋形成術(APP: Anterior Palatoplasty): 軟口蓋の粘膜下のみを処理して前上方に引き上げることで、鼻への逆流などの合併症を極力防ぎつつ、いびきの原因となる軟口蓋の振動を抑える術式です。
3. 日本国内における睡眠外科の中心的大学
日本の耳鼻咽喉科学において、旧来のUPPPから脱却し、これら最新の「改良型睡眠外科手術(ESPなど)」の臨床と研究を積極的に牽引している代表的な大学機関は以下の通りです。
- 東京医科歯科大学(現・東京科学大学): 睡眠制御学の分野で上気道形態の力学的解析や、最新の外科的アプローチ(基礎から臨床まで)の研究において国内トップクラスの実績を持ちます。
- 東京慈恵会医科大学: 日本最大の耳鼻咽喉科医局を有し、鼻腔から咽頭に至るまでの睡眠時無呼吸に対する多様な外科的アプローチを系統的かつ大規模に行っている中心拠点です。
いびきに対するレーザー手術の問題点
軟口蓋に対するレーザー手術(LAUP:レーザー口蓋垂軟口蓋形成術)は、現在、睡眠医学の国際的ガイドラインにおいて「推奨されない(実施すべきではない)」と明確に否定されています。 その理由は、気道閉塞の改善に寄与しないばかりか、不可逆的な機能障害を引き起こす確率が高いためです。一部の自由診療クリニックがこれを推奨する現状は、医療的妥当性ではなく、利益優先の危険な診療だと思われます。 以下に、問題点、現在の医学的評価、および自由診療における構造的欠陥を論理的に分解して提示します。
1. 軟口蓋レーザー手術(LAUP)の構造的・力学的な問題点
LAUPは、炭酸ガスレーザー等を用いて口蓋垂(のどちんこ)および軟口蓋の辺縁を熱で焼き切る(焼灼・切除する)手法です。ここには以下の致命的な欠陥が存在します。
- 瘢痕拘縮(はんこんこうしゅく)による気道狭窄の誘発: レーザーによる組織の切除は「重度の熱傷(やけど)」と同じ原理です。人体は熱傷を修復する過程で、元の柔軟な粘膜ではなく、硬く引きつれた線維組織(瘢痕)を形成します。この引きつれ(拘縮)によって、数ヶ月から数年単位で軟口蓋が硬く縮み、結果として気道を物理的に「より狭く、より硬く」してしまう現象が高確率で発生してしまうのです。
- 「サイレント・アプニア(無音の無呼吸)」の危険性: 軟口蓋の端を焼き切ることで、いびきの「音の発生源(振動部)」は一時的に消失します。しかし、舌根(舌の根元)や咽頭側壁の落ち込みという「無呼吸の根本原因」は一切手付かずのままです。結果、「いびきの音は消えたが、無呼吸は続いている(あるいは瘢痕により悪化している)」という状態に陥り、患者さんや家族が治癒したと錯覚し、重篤な心血管疾患のリスクを見逃す遅延要因となってしまいます。
- 不可逆的な合併症(術後後遺症): 組織の過剰な焼灼により、鼻咽腔閉鎖不全(飲食物が鼻へ逆流する)、開鼻声(声が鼻に抜ける)、および長期間(あるいは永続的)にわたる極度の咽頭痛や乾燥感・異物感が生じる可能性が高いです。一度焼失・瘢痕化した組織は元に戻せないのです。
危ないイビキは睡眠時無呼吸症候群の徴候
最近問題になっている病気に、「睡眠時無呼吸症候群」というのがあります。これは眠っている時に一瞬息が止まり、次に苦しそうな息をし、また息が止まるといった状態をくり返す症状です。
医師の診断基準としては、7時間の睡眠中に10秒以上続く換気停止(無呼吸)が30回以上、または1時間あたり5回以上起こる臨床症状としています。
酸素の供給をストップしてしまうことによって、さまざまな合併症を誘発しやすくなり、特に中年の肥満傾向の強い男性に多く、心筋梗塞や脳血管障害を引き起こし、まれに突然死を招くこともあります。
顕著な特徴を挙げますので、家族の方に家庭用ビデオカメラなどで観察してもらうとよいと思います。
1. 毎日いびきをかくか、どれくらいの大きさか/グァーグァーといびきをかいていた人が、荒い呼吸のあと静かになり、またものすごいいびきをかくか。
2. 夜中に突然、目をさますことがあるか。
3. 身体の動きはどうか/大いびきをかきながらあお向けに寝られず、何度も体位を変えているか。
4. 睡眠中に口を開けて呼吸しているか/咳込んだり、覚めた時、口の渇きを感じているか。
5. 小児では、睡眠中に胸壁が陥没しているか/子供は、前胸壁が柔らかいので、上気道狭窄による換気障害は、呼吸時の陥没呼吸としてあらわれます。
次に、自覚症状としては、
1. 昼間から眠い。常に睡眠不足を感じ、ところかまわず居眠りをする。子供の場合は昼寝を2~3時間もしてしまう。
2. 身体が重く感じられる。階段の昇り降りに息切れを感じる。子供の場合は、家の中でゴロゴロと遊ぶようになる。
3. 集中力や記憶力の低下、頭を使った作業がいやになり、仕事の能率が低下してきた。学力の低下がみられる。
この中で、いくつかでも思い当たる項目があれば専門医に相談することをおすすめします。
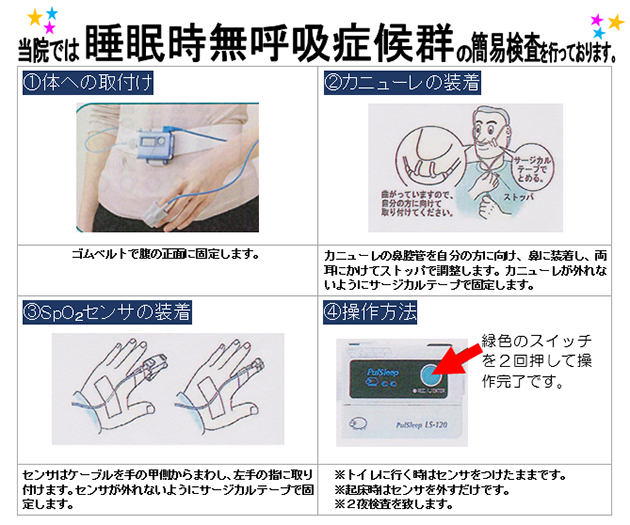
当院では、無呼吸症候群の簡易検査をご家庭でできるように貸出しております。
治療法としては、鼻や咽頭に原因がある場合は、鼻内手術、扁桃摘出手術などを行ない、同時に、肥満気味の人は、食事療法、運動療法の滅量を行なうことにより、より改善されます。
内科的治療法として、鼻マスク(nasal CPAP)を装着し、鼻から常に空気を送り、ふさがった気道を広げる治療法が欧米では一般的で、効果も期待できますが、日本では一部の病院でのみ行なわれている状況です。
いずれにせよ、睡眠時無呼吸には多くの要因が関与しているので、複合した治療が必要となります。健康な人が時々かくいびきなのか、病的ないびきなのかを日頃からチェックしておくことは大切です。
<睡眠時無呼吸症候群>
 HOME
HOME